Le nerf facial représente la septième paire des douze nerfs crâniens qui naissent du tronc cérébral et font partie du système nerveux périphérique (SNP). Il innerve toute la musculature de la face.

A. Constitution du nerf facial
Le nerf facial est, comme tout autre nerf, constitué d’un réseau de fibres nerveuses formé par des neurones interconnectés. La gaine de myéline qui entoure l’axone (terminaison du neurone qui le connecte à un autre) oriente l’influx rapidement vers la bonne direction.
Lorsque l’on parle de nerf facial, on inclut à la fois :
- le nerf facial proprement dit (VII ) qui est purement moteur.
- le nerf intermédiaire de Wrisberg (VII bis) qui est sensoriel et sensitif.
B. Fonctions du nerf facial
Le nerf facial contient :
→ des fibres efférentes (du cerveau vers les muscles) motrices et sécrétoires parasympathiques.
→ des fibres afférentes (du corps vers le cerveau) sensitives et sensorielles.
Le nerf facial présente une fonction motrice, sensitive, sensorielle et sécrétoire :
- Moteur : muscles de la face (excepté le muscle élévateur de la paupière) + muscle de l’étrier
- Sensitif : Zone de Ramsay Hunt (conduit auditif externe, pavillon, région rétro-auriculaire)
- Sensoriel : gustation sur les 2/3 antérieurs de la langue et du palais par l’intermédiaire de la corde du tympan
- Sécrétoire : sécrétion lacrymale et nasale (fibres parasympatiques) + sécrétion salivaire sublinguale et submandibulaire (la parotide est quant à elle innervée par le nerf glosso-pharngien).
C. Trajet du nerf facial
Petit parcours vidéo :
Reprenant la description du Collège français d’ORL et de Chirugie Cervico-faciale (item 326 puis 99), nous adoptons la présentation suivante :
1. Le trajet endocrânien :
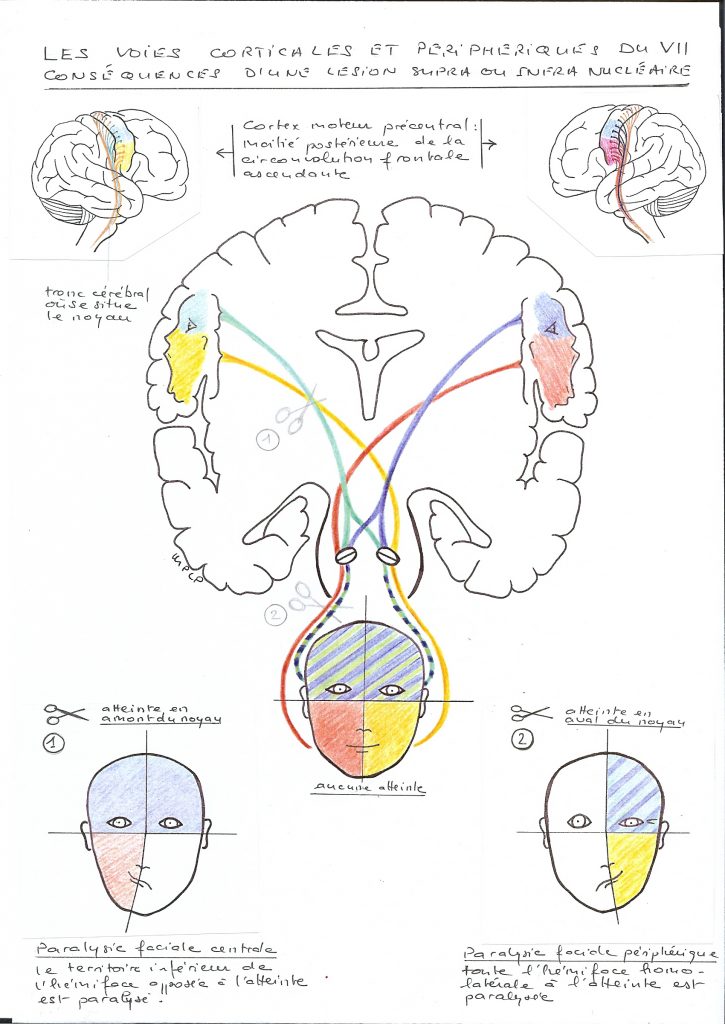
Le nerf facial proprement dit présente un noyau principal moteur. Ce noyau est situé dans la substance réticulaire grise du pont, dans le tronc cérébral.
De ce point partent les racines motrices et végétatives du VII et du VII bis. L’ensemble des deux sort du tronc cérébral au niveau de la fossette latérale du bulbe rachidien.
Remarque
Le faisceau cortico-spinal (ou pyramidal), voie de la motricité volontaire, assure le contrôle du noyau moteur facial. Il se projette de manière bilatérale sur la partie supérieure du noyau, qui contrôle les muscles de la partie supérieure du visage.
Il ne le fait que de manière controlatérale sur la partie inférieure. C’est pourquoi on retrouve une atteinte prédominante sur la partie inférieure du visage en cas de paralysie d’origine centrale.
Le nerf poursuit sa route et pénètre dans le rocher au niveau du méat acoustique interne, accompagné du nerf cochléo-vestibulaire (VIII). Il chemine dans l’angle ponto-cérebelleux et forme avec le VIII le paquet acoustico-facial. Il entre ensuite dans le conduit auditif interne (CAI).
Les fibres parasympathiques sécrétoires, sensitives et sensorielles accompagnent le nerf moteur dans le rocher, mais s’en séparent ou le rejoignent à différents niveaux.
Une atteinte du nerf à ce niveau est souvent due à une complication d’exérèse du neurinome du nerf vestibulo-cochléaire.
Le tableau clinique de la PFP inclut souvent des signes en lien avec le nerf auditif du fait de sa proximité avec le nerf facial à ce niveau : surdité, vertiges, hyperacousie, acouphènes,…
2. Le trajet intracrânien osseux :
A sa sortie du conduit auditif interne, le nerf facial est entouré par un conduit osseux inextensible dans l’os temporal : le canal facial ou canal de Fallope.
Le nerf est ici décomposé en trois segments délimités par deux virages (le genou et le coude).
D’une taille de 3-4 mm, ce segment étroit et perpendiculaire va du fond du CAI au ganglion géniculé en terminant par le genou du VII qui repose sur le deuxième tour de spire de la cochlée.
Un premier rameau de fibres sécrétoires, chargées des sécrétions lacrymales se sépare du VII au niveau du ganglion géniculé pour former le grand nerf pétreux. Le reste se coude pour former le segment suivant.
D’une taille d’environ 10 mm, il commence à partir du genou du VII, longe la paroi interne de la caisse du tympan et se termine par le coude du VII, en faisant un angle droit pour former le segment suivant.
De multiples lésions à ce niveau peuvent provoquer une PFP (OMA, cholestéatome,…).
D’une taille d’environ de 10 à 15 mm, il fait suite au précédent à partir du coude et traverse la partie antérieure du processus mastoïdien. Il est séparé du conduit auditif externe par une cloison osseuse (mur de Gellé ou mur du facial).
Deux collatérales du nerf facial se forment à ce niveau : le nerf stapédien qui traverse lui le mur de Gellé pour rejoindre le muscle de l’étrier (responsable du réflexe stapédien) et la corde du tympan.
Un deuxième rameau de fibres sécrétrices provenant du noyau salivaire supérieur se sépare des fibres motrices pour rejoindre la glande sous-mandibulaire et les glandes sublinguales en passant par la corde du tympan. Cette corde transmet dans le sens inverse les informations sensorielles gustatives du bord latéral de la langue.
Le nerf sort ensuite du crâne par le foramen stylo-mastoïdien.
Une branche de fibres issue du noyau sensitif du nerf trijumeau (V) suit le nerf facial dans le rocher et le rejoint au niveau du foramen. Ces fibres recueillent la sensibilité de la zone de Ramsay-Hunt, au niveau de la conque auriculaire.
Sur cette partie du trajet, le nerf peut être agressé de différentes façons : traumatisme, atteinte virale, atteinte autogène, a frigore.
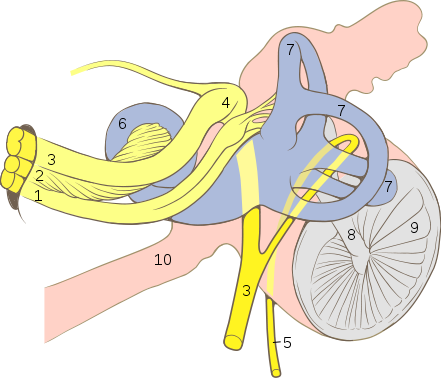
Par Patrick J. Lynch (CC BY-SA 2.5) via Wikipedia
3. Le trajet extrapétreux ou intraparotidien :
A la sortie du rocher, le VII pénètre dans la glande parotidienne et se sépare en deux branches principales terminales. Ces deux branches se ramifient pour aller innerver les différents muscles de la face et le muscle platysma au niveau du cou.
- Une branche supérieure temporo-faciale :
Elle fournit des rameaux temporaux, fronto-orbitaires, zygomatiques et buccaux supérieurs
- Une branche inférieure cervico-faciale :
Elle fournit un rameau marginal mandibulaire, qui donne les rameaux buccaux inférieurs et mentonniers et un rameau cervical.

4. Les ramifications terminales :
A la sortie de la parotide, le nerf facial se sépare certes en deux branches principales mais celles-ci se divisent encore en plusieurs territoires délimités. La division est très variable : les branches peuvent rester unies par de nombreuses anastomoses qui constituent le plexus intraparotidien.
On utilise parfois les doigts de la main sur une face de profil afin de les illustrer.
Le nombre de ramifications observées dans chacune des zones varie selon les individus.
Présentation des rameaux du plus superficiel au plus profond d’après la classification anglo-saxone :
C’est le rameau le plus superficiel, il se divise en 2 jusqu’à 5 rameaux anastomosés entre eux.
Ce rameau émerge du bord supérieur de la glande parotide et passe dans le fascia (membrane qui enveloppe des groupes de muscles) temporal superficiel, au-dessus du zygomatique. Il vient ensuite croiser l’arcade zygomatique pour se distribuer :
– aux muscles auriculaires supérieur et antérieur
– au ventre frontal du muscle occipito-frontal
– à la partie supérieure du muscle orbiculaire de l’oeil
Le muscle frontal ainsi innervé peine à récupérer en cas de traumatisme.
Il se divise en plusieurs sous-rameaux (souvent deux à trois) qui se dirigent au-dessus et surtout en dessous de l’oeil afin d’innerver la partie inférieure de l’orbiculaire de l’oeil ainsi que d’autres muscles faciaux sous-jacents de l’orbite :
– Les rameaux palpébraux supérieurs et inférieurs qui croisent en avant la zone d’insertion du grand zygomatique pour innerver l’orbiculaire des paupières et le corrugateur.
– Les rameaux sous orbitaires qui passent sous les zygomatiques pour innerver les muscles de la lèvre supérieure et du nez.
De multiples lésions à ce niveau peuvent provoquer une PFP (OMA, cholestéatome,…).
Le rameau buccal est constitué de deux rameaux qui sont reliés par une anastomose et forment ainsi le plexus génien. Ils passent entre le système musculo-aponévrotique superficiel et l’aponévrose du masséter.
-le rameau supérieur chemine à la face externe du muscle buccinateur, au bord du canal de Sténon. Il innerve ainsi ce muscle.
– le rameau inférieur innerve l’orbiculaire de la bouche.
Le rameau mandibulaire peut présenter selon les cas de une à 4 branches distinctes (2 dans plus de 50% des cas, données variables selon Touré, Vacher, Bertrand, 2004).
La branche la plus basse représente la plus importante à considérer. Le tout innerve le muscle risorius et les muscles de la lèvre inférieure et du menton (mentalis).
Le rameau émerge du bord inférieur de la glande parotide et atteint la face en croisant le bord inférieur de la mandibule à la face profonde du muscle platysma. Chez environ 20 % des individus, il passe en dessous de l’angle de la mandibule. Il reste en avant du pédicule facial, toujours au dessus du rebord osseux
Il innerve les abaisseurs de la lèvre en se distribuant en trois portions : muscle mentalis, dépresseur de la lèvre inférieure et dépresseur de l’angle. Dans quelques rares cas, il forme une anastomose avec le rameau buccal.
Le rameau mandibulaire est particulièrement vulnérable et sa récupération reste inconstante dans les cas de traumatisme.
Le rameau cervical (le plus profond des cinq) émerge du bord inférieur de la glande parotide pour cheminer vers le bas. Il croise la jugulaire externe et passe en arrière de la mandibule.
Il innerve le platysma.
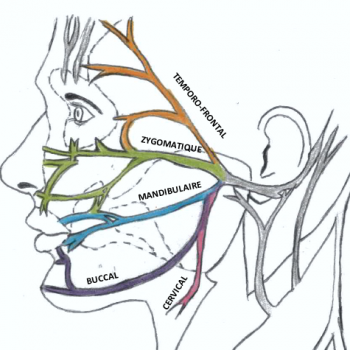
D. Nerf facial et anastomoses :
En fin de compte, le nerf facial s’anastomose avec :
– les ganglions otique et ptérygo-palation du nerf trijumeau (via les nerfs pétreux) : salivation au niveau de la glande parotide
– le nerf vague (X) : voile du palais, pharynx, larynx, épiglotte, informations gustatives
– le nerf glosso-pharyngien (IX) : tiers postérieur lingual (goût), palais, amygdale, naso-pharynx, glande parotide
– le nerf lingual V3 (via la corde du tympan) : 2/3 antérieurs de la langue
– le nerf auriculo-temporal (dans la parotide) : sensibilité oreille et tempe
– le plexus cervical (via le grand auriculaire et le nerf transverse du cou) : cou
Les rameaux terminaux du nerf présentent eux-mêmes des anastomoses avec les ramifications du nerf trijumeau.
E. Lésions du nerf facial
a) Localisation :
La PFP est la conséquence d’une lésion du nerf facial à différents niveaux de son parcours, au niveau ou en aval du noyau jusqu’à ses branches terminales.
En suivant le trajet du nerf facial, les signes cliniques de la PFP vont dépendre de la localisation de la lésion. Une lésion située en amont des branches qui naissent dans le rocher va entraîner une atteinte au niveau lacrymal, gustatif et stapédien. Une lésion au niveau extra-pétreux va épargner ces branches et donc ces fonctions.
b) Degré d’atteinte :
La lésion endommage le nerf selon différents niveaux de gravité.
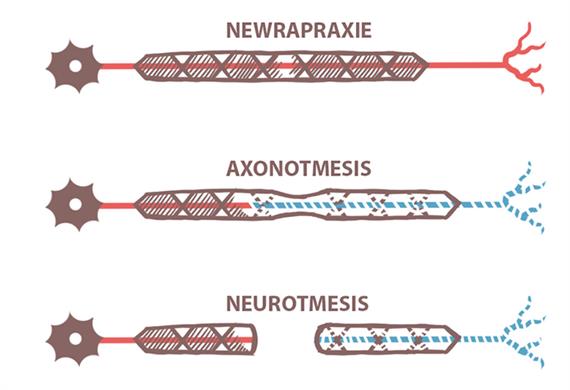
Seddon (1942) distingue trois degrés d’atteinte des nerfs :
Lésion locale de la myéline, sans interruption des axones.
Elle consiste en une difficulté de la conductibilité axonique : l’influx nerveux est interrompu de façon temporaire et récupère généralement dans les 6 premières semaines.
La récupération spontanée est rapide à la levée de la compression.
Interruption de la conduction dans la gaine de myéline et des axones, avec conservation des tissus de soutien (par étirement ou compression).
La repousse est lente, complète ou partielle, le temps que l’axone rejoigne la cible motrice distale.
La récupération spontanée est plus ou moins longue selon la possibilité de régénérescence (minimum deux mois). Elle peut donner lieu à des réinnervations aberrantes par erreur de trajectoire, avec apparition de syncinésies et d’hypertonie selon la sévérité de l’atteinte.
Interruption de tous les éléments constitutifs du nerf et donc de la conduction.
Aucune récupération spontanée n’est envisageable, une chirurgie réparatrice s’impose.
Au niveau proximal, on peut observer :
• Un œdème du nerf en amont de la zone lésionnelle, bloquant la transmission nerveuse.
• Une réactivité nucléaire en vue de synthétiser les substances indispensables à la régénération du nerf.
La connaissance de l’étiologie et des facteurs influençant la régénération nerveuse est essentielle à l’évaluation et à la prise en charge d’un patient présentant une lésion nerveuse, car il y a des différences entre une lésion partielle et une lésion intéressant l’ensemble des fibres nerveuses.
Ainsi, dans le cas d’une PFP hypertonique, intervient-on sur un nerf qui subit une mauvaise repousse ou sur un message nerveux qui se transmet mal?
Quelques illustration dans cette vidéo (en anglais) :
c) Principe de la repousse neuronale et de la récupération spontanée :
Selon le type de lésion (neurapraxie et axonotmésis), la régénération nerveuse peut se faire spontanément et débute dès les premiers jours qui suivent l’accident. C’est pourquoi une rééducation précoce est essentielle. Elle est en revanche impossible en cas de section du nerf.
L’axone repousse sur environ 1 cm par mois (variable) et se reconnecte aux muscles appropriés, ce qui rétablit le passage de l’influx.
La période la plus propice à la réinnervation s’effectue durant les trois premiers mois mais la repousse peut parfois démarrer après un plus long temps d’attente. Le plus souvent, la récupération est surtout observée dans les 18 premiers mois.
Les fibres nerveuses ne sont pas toujours toutes altérées au même degré de sévérité. C’est pourquoi on peut observer une récupération au départ rapide qui ne s’achèvera qu’après un laps de temps plus long.
Le patient peut par exemple récupérer une face presque normale au bout d’un mois mais garder une légère asymétrie faciale en mouvement. Elle dépend des fibres nerveuses davantage lésées, qui retrouvent leurs fibres musculaires plus lentement.
Dans les atteintes plus sévères, il est possible que l’axone ne se reconnecte pas intégralement sur la bonne cible en raison d’erreurs d’aiguillage. Ces erreurs dépendent des lésions de l’endonèvre (tissu qui entoure l’axone) et de la formation de zones cicatricielles qui constituent un obstacle au cheminement des axones en repousse pour retrouver leur cible.
Les axones progressent alors au hasard et se connectent à d’autres branches du nerf lésé. Des syncinésies apparaissent : déclenchées par la contraction volontaire d’un groupe musculaire, elles se manifestent sous la forme de co-contractions incontrôlées d’une autre partie du visage.
En fin de phase aiguë, deux situations sont possibles :
→ La dénervation n’a pas évolué ou la réinnervation a commencé : la rééducation se poursuit.
→ La dénervation s’est étendue : une décision chirurgicale s’envisage car l’évolution s’annonce de mauvaise qualité, incomplète et séquellaire.
SOURCES
- Braccini, F., Bisschop, G DE., L’exploration électrophysiologique des paralysies faciales périphériques.
Repéré à http://www.braccini.net/document/PDF/Paralysie%20Faciale.pdf - Collège français d’ORL et de Chirurgie Cervico-faciale. (2014). Item 99 (ex item 326) : Paralysie faciale périphérique. Université Médicale Virtuelle Francophone.
Repéré à campus.cerimes.fr/orl/enseignement/paralysiefaciale/site/html/cours.pdf - Eisenmenger, LB., Wiggins, RH. (2017). Cranial Nerve VII : Facial. Neuroimaging : Anatomy Meets Function, 197-201.
- Hebting, J.M. et Ferrand, G. (2015). Kinésithérapie de la face, du crâne et du cou. France, Issy-les-Moulineaux : Elsevier Masson.
- Lacote, M., Chevalier, AM., Miranda, A., Bleton, JP. (2005). Évaluation clinique de la fonction musculaire (5e édition). Paris, France : Maloine.
- Maire, R., Meylan, R. (2011). Paralysie faciale : mise à jour par le praticien. Revue Médicale Suisse 2011(7). 1901-1907.
- Oberlin, Vacher, Berthelot (2004). Précis d’anatomie (11e édition). Cachan, France : EMinter.
- Seddon, H.J. (1942). A classification of nerve injuries. British Medical Journal.
- Toulgoat, F., Sarrazin, JL., Benoudiba, F., Pereon, Y., Auffray-Calvier, E., Daumas-Duport, B., LintiaGaultier, A., Desal, HA. (2013). Nerf facial : de l’anatomie à la pathologie. Journal de Radiologie diagnostique et interventionnelle, 94(10), 1039-1048.
- Wilson-Pauwels, L., Akesson, J.E. (1998). Cranial Nerves : Anatomy and Clinical Comments. Hamilton, Canada : BC Decker.
- Dictionnaire médical de l’académie de Médecine version 2016-1 : http://dictionnaire.academie-medecine.fr/
- Medix cours de médecine : http://www.medix.free.fr/cours/lesions-traumatiques-nerfs-peripheriques.php
- Wikipédia (images) : https://fr.wikipedia.org/wiki/Nerf_facial

Leave A Comment
You must be logged in to post a comment.