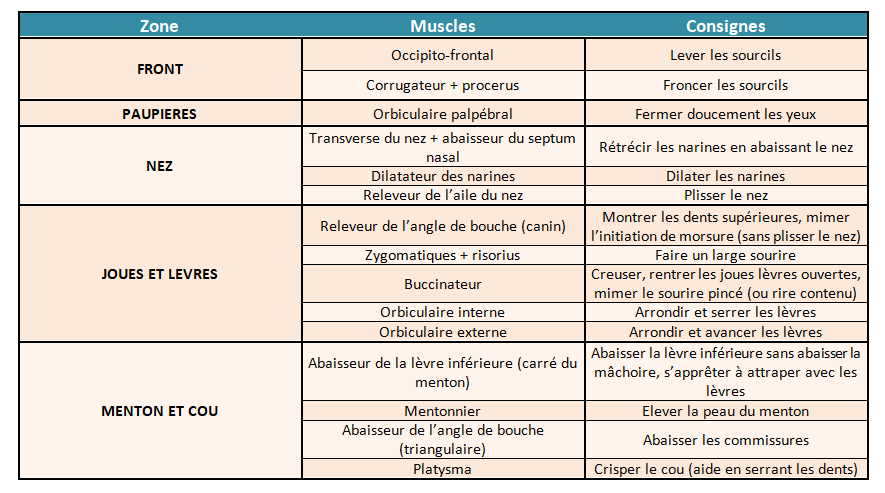
L’évaluation consiste à apprécier le tonus, la motricité et la coordination musculaires.
A cette étape, on cherche à observer la face tant au repos qu’en mouvements sur consigne. Les mouvements parasites associés sont également relevés et analysés. Le but est de chercher les fonctions altérées tout en considérant les zones épargnées.
Une paralysie qui ne récupère pas dans le mois suivant son apparition est considérée comme sévère et conservera des séquelles à prendre en charge.
Pour une analyse plus en détail de l’état initial et le constat des progrès réalisés ou l’aggravation de la PFP (en fonction du contexte), des photos du visage peuvent être prise avec l’accord (signé) du patient. Ces photos, prises à différents moments de la récupération, peuvent aider le patient à prendre conscience de ses progrès.
Remarque
Les kinés Hebting et Ferrand (2015) s’appuient dans leur pratique sur plusieurs prises de vue :
Visage au repos, bouche et yeux fermés (constater l’asymétrie et l’inocclusion palpébrale)
Bouche fermée, regard vers le haut (déficit frontal-occipital)
Protrusion labiale – yeux fermés (déficit des peauciers constricteurs)
Rire maximal – yeux ouvert (activité des muscles dilatateurs des orifices oculaire et buccal)
Bouche grande ouverte – yeux ouvert
A. Au repos
Relever les différents signes d’une hypotonie ou d’une hypertonie, ainsi que la présence d’oedèmes et de cicatrices.
- Observation du tonus facial : Signes cliniques de la PFP (flasque/hypertonique)
L’estimation du tonus peut s’appuyer sur l’échelle de House et Brackmann ou sur l’échelle suivante (Lambert-Prou, 2013) en analysant chaque zone du visage (front – oeil – nez/joue/lèvre supérieure, lèvre inférieure/cou).
-3 = hypotonie importante
-2 = hypotonie moyenne
-1 = hypotonie légère
0 = tonus normal
+1 = hypertonie légère
+2 = hypertonie moyenne
+3 = hypertonie importante
- Observation de la sphère buccale : Etat dentaire, atrophie linguale, aspect des muqueuses
- Observation de l’œil : Sécheresse, larmoiement, infection déjà présente,…
B. Lors d’une activité musculaire volontaire
- Evaluer la force du muscle cible et la présence des syncinésies sur consigne :
La réalisation des praxies est évaluée dès le bilan et reprise ensuite en rééducation.
La force de chaque muscle peut par exemple être estimée en s’appuyant sur l’échelle suivante (Lambert-Prou, 2013) ou sur toute échelle validée (voir matériel plus bas) :
0 = contraction nulle
1= contraction infime
2 = contraction faible
3 = contraction moyenne
4 = contraction assez ample
5 = contraction normale
De même pour les syncinésies :
0 = aucune
1 = infime
2 = faible
3 = moyenne
4 = importante
5 = très importante
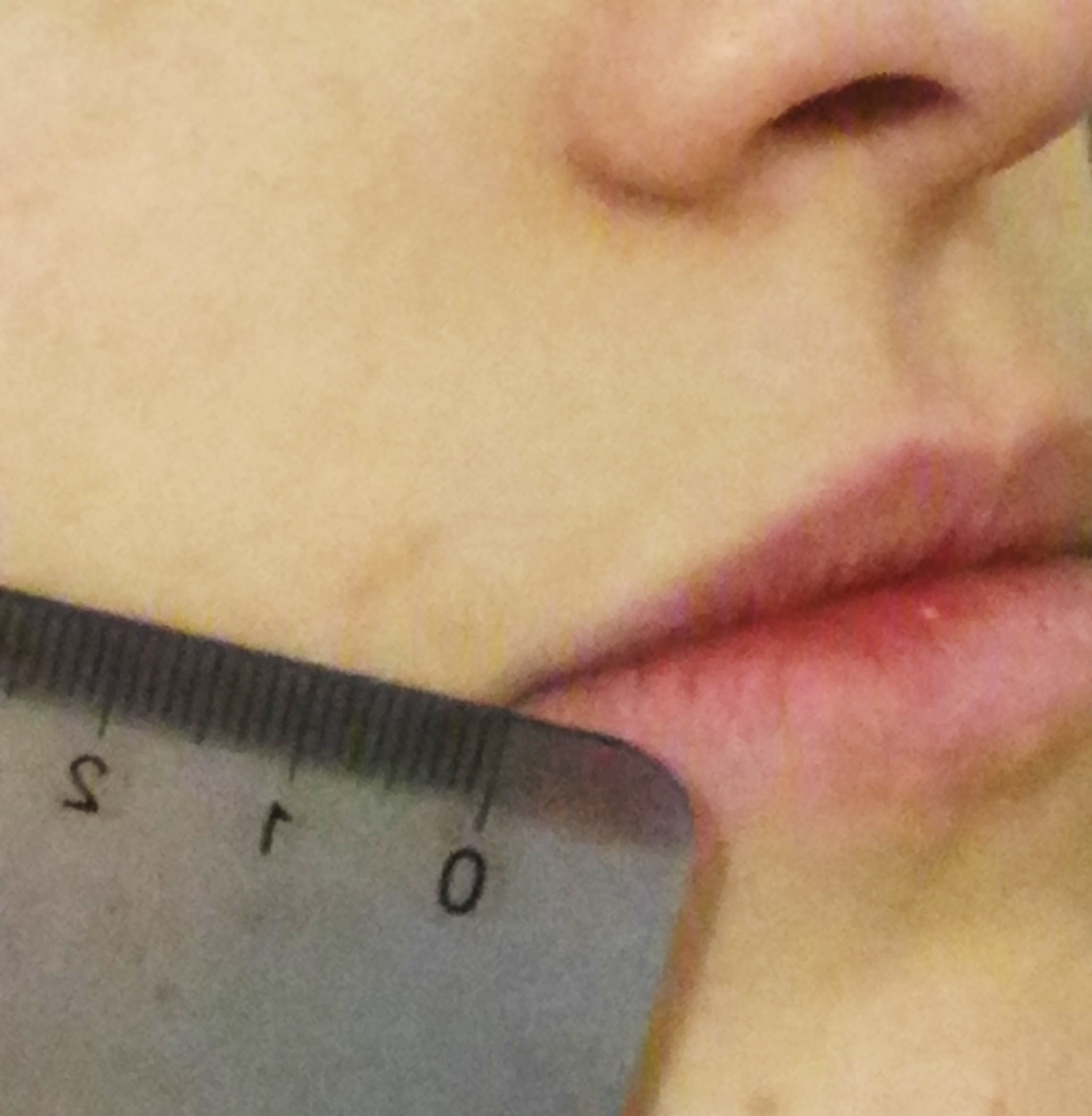
- Examiner le sourire :
Mesurer l’amplitude du sourire avec une règle :
Au repos placer la règle au niveau de la commissure labiale et l’orienter en suivant le sourire (s’aider du côté sain en modèle si besoin). Demander au patient un sourire ample et mesurer alors la distance d’élévation en comparant avec le côté sain.

Relever la tenue du sourire :
Temps, présence de tremblements,…
Analyser le type de sourire :
Il est conseillé d’analyser le type de sourire du patient en regardant le côté sain, afin de voir comment restaurer fidèlement cette fonction. On identifie généralement trois styles de sourires (Philips, E., 1999, Rubin, 1974) :
Le sourire commissural
(sourire “Mona-Lisa”)
67% de la population

Les commissures se relèvent d’abord vers l’extérieur, suivies d’une contraction des grands zygomatiques pour dévoiler les dents supérieures en tirant sur les commissures, sans abaissement de la lèvre inférieure.
Un sourire spontané provoque un mouvement maximal de la commissure, de 7 à 22 mm.
Exemple : Audrey Hepburn
Le sourire cuspidé
(sourire “canin”)
31% de la population

Il y a une dominance des muscles élévateurs de la lèvre supérieure (muscles dits “canins”).
Les muscles contractés exposent les canines puis les coins de la bouche sans abaisser la lèvre inférieure.
Exemple : Kate Winslet
Le sourire complexe
(sourire “pleines dents”)
2% de la population)

On observe une contraction simultanée des muscles releveurs de la lèvre supérieure et des coins de bouche avec les muscles abaisseurs de la lèvre inférieure.
Le sourire est ainsi produit par une forte traction musculaire avec rétraction de la lèvre inférieure vers le bas et l’arrière. Toutes les dents sont visibles.
Exemple : Eva Longoria
- Examiner la fermeture palpébrale :
Mesurer la fente palpébrale lors de la fermeture forcée au moyen d’une règle transparente (sans toucher l’oeil) et relever la présence d’un signe de Charles Bell.
L’examen d’autres muscles tels que les linguaux, les masticateurs, les oculomoteurs et les vélaires peut être intéressant dans les cas de syndrome de Moebius ou les PF congénitales (Lambert-Prou, 2013).
C. Lors d’une production de mimique
On cherchera à savoir comment la PFP impacte l’expression des mimiques par rapport au comportement expressif antérieur. Un patient peut en effet avoir toujours été peu expressif ou au contraire très expansif. Il convient donc de voir si l’atteinte a entraîné des changements de comportement de type retenue ou exagération volontaire des mimiques.
On peut demander au patient d’exprimer des mimiques émotionnelles de base sur imitation et spontanément. Une comparaison avec des photos ou des vidéos antérieures peut faciliter l’estimation.
Matériel d’évaluation :
Les échelles d’évaluation
Cette classification a été choisie comme évaluation standard par le FND Committee of the American Academy en 1985. Elle évalue le tonus et la symétrie de la face au repos et en mouvement volontaire et détermine un grade d’altération allant de 0 à 6.
Elle est surtout utilisée par les médecins et reste peu précise sur la détermination du pronostic. Du plus elle ne permet pas une évaluation précise des syncinésies et autres contractures. L’analyse des altérations au niveau régional (atteinte des différentes branches) n’est pas reflétée comme il se doit dans cette évaluation globale (Lee et al, 2013).
Cette échelle a été mise au point dans le but de pallier les écueils de la cotation de House et Brackman en restant simple dans son utilisation. Elle détermine le grade général d’altération tout en ajoutant une évaluation régionale du sourcil, de l’oeil, du sillon nasogénien et de la zone orale. Le système de classification des syncinésies représente une catégorie spécifique, notée de 0 à 3. Les catégories estimées ambiguës dans HB (grade III et IV) se veulent également plus claires dans leur distinction (Vrabec et al., 2009).
Une étude comparative fait le constat que le taux de récupération complète est moins important avec le FNGS 2.0 par rapport à la classification de HB. Elle estime la FNGS 2.0 plus fiable du fait de son analyse plus détaillée et stricte. De nombreux biais sont cependant relevés (Lee et al., 2013).
Cette échelle reprend les critères de House et Brackmann sous forme de représentation graphique. Elle peut être proposée en échelle d’auto-évaluation pour le patient.
Cette échelle évalue la symétrie au repos, le degré de contraction volontaire des musles faciaux et le degré de syncinésie associée aux mouvements volontaires. Cinq expressions standard sont demandées et examinées. Elles correspondent au fonctionnement moteur des cinq rameaux du nerf facial.
Facile à administrer, elle apporte de la sensibilité et de la fiabilité à l’évaluation et prend en compte les syncinésies (Ross et al. 1996 et 2001). Gatignol et Lannardère estiment toutefois que l’échelle reste subjective.
Cette échelle normalisée sur 120 sujets sains dans le cadre du Mémoire de Marine Guenzati et Ludivine Pichon « se veut un outil spécifique de mesure du sourire venant compléter les échelles traditionnelles évaluant la face au repos VS en mouvement ».
Cette application mise au point par l’équipe américaine du Massachusetts Eye and Ear Infirmary permet d’établir une analyse quantitative de la paralysie sur téléphone en direct ou d’après une vidéo. Les données rentrées sont ensuite converties en graphiques qui sont retransmis par mail. L’application propose 16 items d’évaluation : tonus au repos, en mouvements, présence de syncinésies,…
L’évaluation reste subjective car l’examinateur doit placer lui-même un curseur allant de 0 à 100 (200 en cas d’hypertonie) selon ses estimations. Il a été testé et approuvé par plusieurs experts du nerf facial à travers le monde (Banks et al., 2015 et 2017).
Le programme n’est disponible que sur Apple et est payant (13,99$). De plus les graphiques ne sont actuellement pas convertis sur fichiers Excel ce qui ne facilite pas leur récupération (la capture d’écran semble à ce jour la plus judicieuse).
Les batteries
« Ce logiciel propose un bilan des praxies bucco-linguo-faciales pour des adultes de 20 à 79 ans. […] Elle est basée sur la reproduction, sur ordre verbal et visuel, de mouvements de la face, des yeux, des lèvres, des joues, des mandibules et de la langue, chaque mouvement mettant en jeu des muscles différents dont la contraction est notée de 0 à 3. Les résultats peuvent être visualisés sous forme d’histogrammes et imprimés. […] »(Description Mot à Mot)
Elle peut être utilisée dans le cas des anastomoses hypoglosso-faciales. Une version enfant existe également.
Pas officiellement éditée
(présentée en formation initiale et continue par l’auteure)
« Ce livret de passation de bilan correspond à une évaluation orthophonique complète spécifique de la PFP, opérée ou non. Il prévoit des éléments supplémentaires ou à prendre en compte pour les chirurgies palliatives (Myoplastie d’allongement du temporal ou anastomoses XII-VII). Il est également adapté pour les syndromes de Moebius. Analyse qualitative et quantitative, il précise tous les éléments à prendre en compte lors de la rééducation et de son évolution et facilitera la collaboration avec les autres intervenants. » (Description introductive du livret)
La cotation se fait de 0 à 5, pour apprécier l’état de la contraction comme celle des syncinésies.
Le livret permet également de réaliser les bilans de suivi du patient.
Les logiciels de mesure
Ce programme utilise l’enregistrement vidéo du patient lors de la réalisation d’un mouvement facial et le convertit en score selon la classification de House et Brackmann. Ce rapport permet d’obtenir la fonctionnalité du visage par zone, à la façon d’un audiogramme.
Ce logiciel américain mesure l’évolution de la courbe commissurale lors du sourire. Les auteurs Bray, Henstrom, Cheney et Hadlock (2010) l’ont développé afin de constater l’évolution du sourire avant et après intervention chirurgicale.
Le principe est de numériser des photos du patient qui réalise un sourire avant et après l’opération. Le logiciel mesure le diamètre horizontal entre les iris des deux yeux, qu’il divise par la donnée moyenne de cette distance (11.7 mm). Il extraie alors un vecteur qui est utilisé pour d’autres mesures dédiées aux dimensions, aux proportions et aux angles de chaque hémiface. Ces données sont comparées entre les deux côtés du visage et permettent d’analyser l’amplitude horizontale, verticale et diagonale de la commissure labiale et sa symétrie avec le côté sain.
- Draftsight
- Photoshop
- Keynote
Le dynamomètre
Le dynamomètre est un outil qui permet de mesurer la pression bilabiale.
Le principe est de placer un bouton entre les lèvres du patient, qui exerce une résistance dessus afin de ne pas le faire tomber. Le bouton est relié au dynamomètre grâce à un fil de nylon de 10 cm.
L’appareil mesure en Newton la pression maximale que le patient peut exercer avec ses lèvres sur le bouton avant qu’il ne s’échappe (Gatignol, Lannardère, Tankéré, Lamas, 2011).
D’après Gatignol, Lannadère, Bernat, Tankéré et Bernat (2011), les données du dynamomètre correspondent aux repères suivants (grades de la classification de House et Brackmann) :
Grade I/II = 10-30%
Grade III/IV = 30-75%
Grade V/VI = 75-100%
SOURCES
- Banks CA, Bhama PK, Park, J, Hadlock, CR, Hadlock TA. (2015). Clinician-Grade Electronic Facial Paralysis Assessment : the eFACE. Plastic and reconstructive surgery, 136 (2), 223-23.).
- Banks CA, Jowett N, Azizzadeh B, Beurskens C, Bhama P, Borschel G, Coombs C, Coulson S, Croxon G, Diels J, Fattah A, Frey M, Gavilan J, Henstrom D, Hohman M, Kim J, Marres H, Redett R, Snyder-Warwick A, Hadlock T. (2017). Worldwide Testinf of the eFACE Facial Nerve Clinician-Graded Scale. Plastic and reconstructive surgery, 139 (2), 419-498).
- Bray, D., Henstrom, D.K., Cheney, M.L., Hadlock, T.A. (2010), Assessing outcomes in facial reanimation : evaluation and validation of the SMILE System for Measuring Lip Excursion During Smiling. Archives of Facial Plastic Surgery, 12(5), 352-354.
- Gatignol, P., Lannadère, E. (2011). Batterie de la Motricité Bucco-Linguo-Faciale [Logiciel]. Magny-en-Vexin, France : Adeprio diffusion.
- Gatignol, P., Lannadère, E., Tankéré, F., Lamas, G. (2011). Intensité d’une paralysie faciale périphérique avec le dynamomètre. Annals of Physical and Rehabilitation Medicine, 54 (S1).
- Guenzati, M., Pichon, L. (2015). Normalisation d’une échelle du sourire chez 120 sujets sains pour l’évaluation des paralysies faciales (Mémoire pour le Certificat de Capacité d’Orthophonie). Université de Paris.
- Hebting, J.M. & Ferrand, G. (2015). Kinésithérapie de la face, du crâne et du cou. France, Issy-les-Moulineaux : Elsevier Masson.
- Ho, Yun Lee., Moon, Suh Park.,·Jae, Yong Byun.,·Ji, Hyun Chung.,·Se, Young Na.,·Seung, Geun Yeo. (2013). Agreement between the Facial Nerve Grading System 2.0 and the House-Brackmann Grading System in Patients with Bell Palsy. Clinical and Experimental Otorhinolaryngology, 6(3), 135-139.
- Hu WL., Ross BG., Nedzelski J. (2001). Reliability of the Sunnybrook Facial Grading System by novice users. Journal of Otolaryngology, 30(4), 208-11.
- Lambert-Prou, MP. (2013). Manuel Orthophonique d’aNAlyse de la paraLYSIe FACIALe périphérique. Document inédit.
- Lannadère, E. Gatignol, P. (2011). Prise en charge des paralysies faciales périphériques. Les entretiens de Bichat 2011, 79-93.
- Philips, E. (1999). La classification des styles de sourire. Journal de l’Association dentaire canadienne, 65(5), 252-254.
- Romeo, M. O’Reilly, B, Robertson, B.F., Morley, S. (2012). Validation of the Glasgow Facial Palsy Scale for the assessment of smile reanimation surgery in facial paralysis. Clinic Otolaryngology, 37(3). 181-187.
- Ross BG., Fradet G., Nedzelski JM. (1996). Development of a sensitive clinical facial grading system. Otolaryngology Head Neck Surgery, 114(3), 380-6.
- Rubin LR. (1974). The anatomy of a smile: its importance in the treatment of facial paralysis. Plastic Reconstruction Surger, 53 (3), 84-87.
- Vrabec JT, Backous DD, Djalilian HR, Gidley PW, Leonetti JP, Marzo SJ, et al. (2009). Facial Nerve Grading System 2.0. Otolaryngology Head Neck Surgery, 140(4), 445-50.
- http://www.sircharlesbell.org/facial_nerve_programs.html

Leave A Comment
You must be logged in to post a comment.