Anastomose hypoglosso-faciale (XII-VII)
A. Rappel du principe :
Le nerf grand hypoglosse, qui assure la mobilité de la moitié de la langue est interrompu au niveau de la branche mandibulaire.
Sa partie distale côté langue est suturée sur la partie distale sectionnée du nerf facial qui assure l’innervation des muscles de la face (⇒ voir la rubrique Chirurgie).

Nerf XII en rouge, nerf VII en vert
L’influx nerveux passe ainsi de l’hypoglosse au facial une fois la cicatrisation solide.
B. Spécificités du bilan :
L’évolution de la PFP suite à une anastomose hypoglosso-faciale (dite aussi XII-VII) concerne
– la récupération faciale grâce à la réanimation du nerf hypoglosse (XII).
– la récupération de l’hémi-langue suite à la privation de l’influx nerveux du XII.
Notons que des photos et vidéos avant/après opération (au repos et en mouvement) ainsi qu’à distance sont toujours pertinentes. Des clichés de la langue sont intéressants à considérer en plus.
Pour les précisions du bilan nous ne développons ici que la récupération linguale, l’évaluation de la face est abordée dans le bilan “classique”.
- Mouvements musculaires :
Le bilan évalue les mouvements faciaux aux différents stades de rééducation (décrits ci-dessous) qui correspondent au changement de fonction du nerf grand hypoglosse.
Des mesures de la largeur de chaque hémilangue et de la déviation linguale peuvent aussi être réalisées pour constater la récupération.
- Articulation :
L’atteinte provisoire de la langue engendre des perturbations spécifiques :
Au niveau de l’articulation, l’atteinte supplémentaire des phonèmes linguaux vient altérer l’intelligibilité : [t] [d] [n] [l] [s] [z] [ʃ] [ӡ] [k] [g] [r] [j].
- Déglutition :
Au niveau de la déglutition, la formation du bol alimentaire ainsi que l’évacuation des stagnations sous le plancher buccal sont encore plus compromises.
Au repos, la langue présente généralement une hémi-atrophie.
- Séquelles :
Il convient de souligner que l’influx nerveux du XII vers les terminaisons du VII peut être difficile à contrôler : le risque de syncinésie faciale lors des mouvements linguaux est à surveiller de près. En effet le patient peut avoir des difficultés pour dissocier les territoires supérieurs et inférieurs de l’hémiface opérée.
C. Progression de la rééducation :
La rééducation implique d’abord un travail spécifique de la langue sur les 3 à 4 premiers mois. Une fois que l’influx nerveux du nerf hypoglosse passe vers le nerf facial, on passe aux stades suivants.
Les premiers résultats de réinnervation à l’EMG apparaissent à partir de 3 mois et sont satisfaisants vers 8 mois.
Les terminologies employées sont utilisées par Mme Lambert-Prou dans le cadre de sa pratique :
a) Stade de la “régénération du nerf” :
Il s’agit du temps nécessaire pour que l’influx nerveux passe dans la cicatrisation du nerf. Il est donc conseillé d’attendre trois à quatre mois avant d’entamer le travail musculaire de la face.
En attendant, l’orthophoniste se concentre sur la langue dès le jour suivant l’intervention. En effet la section du nerf XII provoque des séquelles sur l’hémilangue concernée, notamment une perte de la mobilité et une amyotrophie.
Le but est de remobiliser la partie atteinte grâce au côté sain dont les branches du nerf vont franchir la ligne médiane. Par ce geste, l’influx nerveux est aussi envoyé dans le visage, le nerf facial commence donc à s’innerver en même temps.
Les praxies linguales, notamment de l’apex, sont de rigueur :
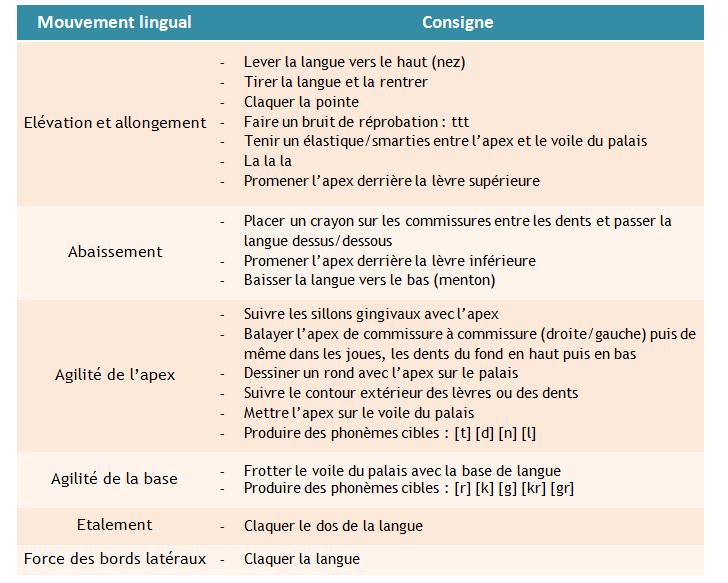
Elles sont travaillées quotidiennement par le patient.
Des exercices de contre-résistance peuvent être proposés lorsque la mobilité est estimée suffisante afin de renforcer la force musculaire au moyen d’un abaisse-langue.
b) Stade du « visage lingual » :
Les massages, utilisés avant le travail musculaire (⇒ voir Rubrique Préparation au travail musculaire) permettent de réduire les oedèmes post-chirurgicaux et de détendre l’hémiface saine.
Le patient apprend ensuite à appuyer sa langue contre le palais derrière les incisives afin d’entraîner une élévation de la commissure labiale (sourire) ou une occlusion palpébrale selon la consigne. On mesurera l’amplitude du sourire et la fermeture palpébrale.
Poursuivre les praxies linguales va permettre d’atténuer la déviation et l’atrophie de la langue et de stimuler la réinnervation des nerfs.
La rééducation faciale peut commencer en suivant les principes classiques. Comme dans toute paralysie, la récupération engendre bien souvent une spasticité importante et des syncinésies.
c) Stade du « visage hypoglossal volontaire » :
A ce stade, la plasticité cérébrale permet le changement de fonction de l’hypoglosse.
Le patient parvient à bouger son hémiface sans mobiliser la langue. La commissure labiale s’élève sans appui lingual et la fermeture palpébrale est volontaire.
L’obtention d’un sourire prend au moins 4 mois pour les paralysies précoces (moins d’un an) et 7 à 9 mois pour les plus anciennes (plus de 3 ans) (Lamas et al., 2016).
d) Stade du « visage hypoglossal spontané » :
La récupération est optimale : l’élévation de la commissure labiale et la fermeture palpébrale s’effectuent spontanément, sans nécessité d’un mouvement lingual. La spontanéité peut être obtenue en séance avec la lecture de textes comiques, le récit d’une blague ou d’un souvenir plaisant. En vie quotidienne, le patient doit garder en tête la nécessité de sourire aussi souvent que possible dans les situations qui s’y prêtent (aide-mémoire si besoin).
D. Travail fonctionnel :
L’AHF, par la section de l’hypoglosse, engendre une paralysie et une atrophie de l’hémilangue, ce qui perturbe l’articulation et le premier temps de la déglutition. Le processus de réinnervation croisée (l’influx nerveux franchit la ligne médiane) va permettre une amélioration de la situation et ces effets négatifs régresseront au fur et à mesure de l’évolution grâce à la rééducation quotidienne.
La rééducation fonctionnelle reprend les principes classiques (⇒ Travail fonctionnel) avec quelques précisions supplémentaires :
- Articulation :
Les praxies s’avèrent efficaces pour améliorer les mouvements linguaux et limiter l’atrophie.
Si on constate une moins bonne qualité articulatoire, les travaux de Gatignol et al. (2003, 2004, 2006) ont montré que les déformations n’étaient pas nécessairement dues à une malposition linguale mais plutôt aux stases salivaires.
- Déglutition :
Le temps de repas est également mis à mal suite à l’opération au niveau de la langue et au manque de force labiale lié à la paralysie. La préhension labiale et la phase orale de la déglutition peuvent donc être compromises.
On retrouve la nécessité d’un travail à base de praxies linguales. La force labiale est travaillée de la même façon que la PFP classique.
E. Les séquelles :
L’anastomose hypoglosso-faciale entraîne souvent l’apparition de syncinésies (notamment langue vers oeil) et d’un spasme hémifacial, qu’il est difficile de résorber. La toxine botulique est régulièrement préconisée, accompagnée de la rééducation orthoponique pour apprendre à les maîtriser.
Un suivi précoce (dès le lendemain de l’opération) facilite leur atténuation.
Le patient utilise la langue pour initier le mouvement facial mais doit cesser d’y avoir recours lorsque la face peut s’activer sans son aide.
En outre, dans ce contexte, le patient doit par la suite apprendre à inhiber les co-contractions parasites y compris lorsque la langue est en mouvement. Les syncinésies seront ainsi limitées au cours de la parole et de la mastication.
Cette procédure requiert une très grande concentration.
Anastomose massétéro-faciale (V-VII)
A. Rappel du principe :
Le principe est le même que l’anastomose XII-VII mais on utilise ici le nerf masséter qui fait partie du nerf trijumeau (V vers VII). L’incision se fait au niveau de la joue près de l’oreille (⇒ voir la rubrique Chirurgie).

Image tirée de The Facial Paralysis Institute
B. Eléments spécifiques du bilan :
L’anastomose massétéro-faciale n’entraîne pas d’altération articulatoire.
C. Eléments spécifiques de rééducation :
La récupération débute dans le mois suivant l’intervention, le temps de la cicatrisation. Une réponse motrice est observable à partir du 4e mois de rééducation (variable en fonction de l’âge du patient) et une automatisation du sourire ainsi que de certaines mimiques peuvent être obtenues après un an de travail (Vertu-Ciolino, 2016).
A Lyon (hôpital E. Herriot), le Dr Vertu-Ciolino et les orthophonistes Mmes Petitjean et Fresco et Mr. Martin, ont travaillé dans le cadre de cette opération et préconisent certaines mesures :
- Massages :
La thermothérapie et les massages superficiels (effleurages) sont indiqués car ils permettent l’activation de la boucle sensitivo-motrice du trijumeau. Les massages plus profonds externes et intra-buccaux sont utilisés en cas de contractures et de risque d’hyperactivité du côté sain tout au long du suivi.
- Mobilisation de l’articulation temporo-mandibulaire (ATM) :
La rééducation se concentre en premier lieu sur la mobilisation des articulations temporo-mandibulaires, renforcée à l’aide de praxies adaptées. Les mouvements réalisés sont accompagnés d’un sourire léger côté paralysé, aidé par la main.
Les exercices sont repris quotidiennement par le patient avec un feedback visuel (miroir, logiciel à effet miroir).
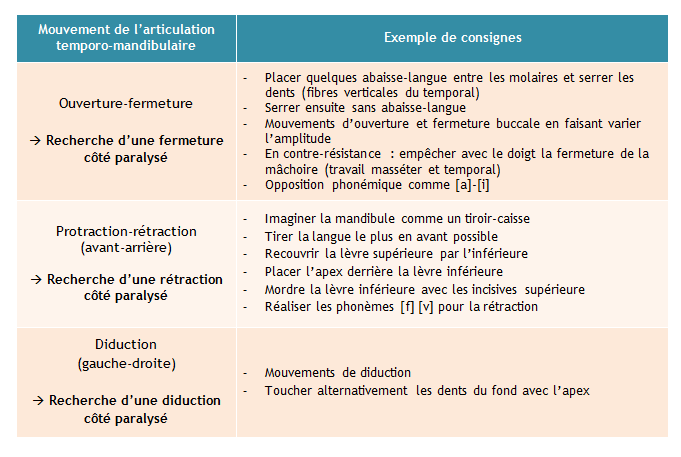
Lorsqu’une esquisse de mouvement se manifeste, signe d’une reprise de tonus, ces praxies sont poursuivies pour renforcer la récupération.
- Mobilisation du sourire :
De la même façon que pour la myoplastie d’allongement du temporal, la mobilisation du sourire commence par le serrage des dents, accompagné d’une projection mentale du mouvement. Les abaisse-langue placés entre les molaires sont particulièrement utilisés à cette étape. Leur nombre est diminué progressivement.
A l’obtention d’une élévation commissurale plus prononcée, le patient est invité à essayer de sourire de plus en plus sans avoir à serrer les dents.
Le travail se focalise alors sur un gain en amplitude et en symétrie, avec un sourire alterné (droite-repos-gauche) puis mentalisé en fermant les yeux (côté paralysé d’abord suivi du côté sain placé pour atteindre une symétrie). Le contrôle au miroir est systématique.
L’automatisation du sourire reste la dernière étape durant laquelle le patient veille à sourire des deux côtés de façon symétrique et à expérimenter ce sourire dans le plus de situations possibles (interactions sociales, miroir,…).
Un exemple avant/après Anastomose V-VII (PFP traumatique) :
Selon Chen et al. (2017), si cette intervention est une technique fiable dans la réhabilitation du sourire paralysé, elle reste à ce jour encore limitée dans plusieurs des cas étudiés concernant l’amélioration de la symétrie du visage au repos. Une intervention chirurgicale supplémentaire peut être nécessaire dans les cas de chute commissurale sévère (grade III ou IV de House et Brackmann).
SOURCES
- Chen, G., Wang, W., Wang, W., Ding, W., Yang, X. (2017). Symmetry restoration at rest after Masseter-to-Facial Nerve Transfer : is it as efficient as smile reanimation? Plastic Reconstructive Surgery, 140(4), 793-801.
- Gatignol P., Tankere F., Bernat I., Martin F., Soudant J., Lamas G. (2002) Evaluation de l’articulation et de la déglutition après anastomose hypoglosso-faciale. Rééducation orthophonique 210, 64-76.
- Gatignol, P. (2004). Rééducation des anastomoses hypoglosso-faciales. Dans G. Lamas et P. Gatignol (dir.), Paralysies faciales (p.121-126). Paris, France : Solal.
- Gatignol P., Cortadellas A., Grandi S., Tankere F., Lobryeau C., Wilier J., Lamas G.. (2006) The rehabilitation of the tongue in hypoglossal-facial anastomosis. Revue Laryngol Otol Rhinol 127(5), 327-333.
- Lamas, G., Gatignol, P., Barbut, J., Bernat, I., Tankéré, F. (2016). L’anastomose hypoglosso-faciale. Les monographies Amplifon 60 (Réhabilitation de la face paralysée), 35-43.
- Lambert-Prou, MP. (2013). Manuel Orthophonique d’aNAlyse de la paraLYSIe FACIALe périphérique. Document inédit diffusé au centre de formation initiale de Caen.
- Lambert-Prou, MP. (2016). UE 5.4.3 : Prise en charge orthophonique des paralysies faciales périphériques, opérées ou non. Département d’orthophonie, UFR Médecine de Caen.
- Lebrun, L., (2012). La paralysie faciale périphérique et sa prise en charge orthophonique en libéral : élaboration d’un livret présentant les techniques d’évaluation et de rééducation propres à la pathologie. (Mémoire pour l’obtention du certificat de capacité d’orthophoniste), Université de Nantes.
- Lhopiteau, M. (2005). Paralyse faciale périphérique : rééducation intégrant la plasticité cérébrale après chirurgie palliative. Glossa n°91, 32-49.
- Vert-Ciolino, D., (2016). L’anastomose massétéro-faciale :
indications, technique chirurgicale et résultats. Les monographies Amplifon 60 (Réhabilitation de la face paralysée), 35-43. - https://www.methodistfacialparalysis.com/masseter/

Leave A Comment
You must be logged in to post a comment.