Le travail fonctionnel est au service de la mastication-déglutition, la parole (articulation) et l’appétence à la communication. Il est abordé selon les difficultés et la vitesse de récupération du patient.

Objectifs :
- Développer le contrôle cortical nécessaire à la réalisation des mimiques
- Stimuler le contrôle moteur nécessaire à l’articulation et à la déglutition
- Tout en prévenant le risque de syncinésies et d’hypertonie
Sourire et mimiques
Le travail se réalise avec un feedback visuel, notamment le miroir (voir rubrique) afin d’ajuster les mouvements de façon à obtenir une symétrie du visage. Dans un premier temps, l’expressivité peut se travailler sur imitation puis sur consigne.
Outre la symétrie, l’objectif est de redonner au visage les mêmes capacités expressives qu’avant. C’est pourquoi il est important de connaitre l’appétence à la communication naturelle de la personne.
Pour arriver à un résultat spontané, on peut choisir de travailler à partir de jeux de rôle ou de scènes à lire, à écouter, à mimer.
Sentir différentes odeurs permet également de susciter des expressions de façon spontanée.
Le type de sourire travaillé doit correspondre au patient. Outre les zygomatiques, on privilégiera :
- Pour le “Mona Lisa” : l’étirement commissural
- Pour le “Canin” : le releveur de la lèvre supérieure
- Pour le “Pleines dents” : le releveur de la lèvre supérieure et l’abaisseur de la lèvre inférieure
Il est important de garder en tête que le sourire même chez un individu non paralysé n’est jamais parfaitement symétrique.
Remarque
Les personnes atteintes de paralysie faciale se perçoivent peu efficaces pour exprimer des émotions, ce qui peut biaiser leur appétence à la communication. Il est important de le garder en tête afin de proposer une approche qui correspond aux objectifs et à la gestion émotionnelle du patient (Coulson et al., 2004).
De plus, selon la durée de la PFP, les patients peuvent perdre en précision dans la perception des expressions faciale d’autrui (Picard, Lannadère, Tankéré, Lamas et Gatignol, 2018).
Les gestes intentionnels de la vie quotidienne sont également demandés : appliquer du rouge à lèvre, siffler (difficile), faire le bruit du bisou, souffler droit sur une bougie, …
Le travail des mimiques signe la reprise de la vie sociale. Dans ce sens, il est important d’encourager le patient à s’entraîner en dehors du cabinet, sur des situations de plus en plus longues, d’abord auprès des proches puis avec des personnes étrangères où davantage de maîtrise est nécessaire.
⇒ Voir rubrique Accompagnement.
Des objectifs peuvent être fixés ensemble avec le patient afin d’échanger à la séance suivante sur leur réussite.
Chez les femmes, on peut conseiller de masquer quelque peu l’asymétrie au niveau de la bouche en appliquant du rouge à lèvre de manière à déborder sur la lèvre paralysée et en mettre moins sur l’autre.
Articulation
Les phonèmes impactés par une lésion du nerf facial concernent ceux qui mobilisent les lèvres et les joues. On observe rarement des troubles au niveau des sifflantes mais ces derniers sont possibles si le patient a adopté un comportement d’adaptation en changeant ses repères articulatoires ou en cas d’hypersialorrhée.
Une altération des phonèmes linguaux implique une atteinte autre ou s’inscrit dans le cadre de syndromes particuliers.
On travaillera donc à partir de praxies qui vont renforcer la musculature orale :
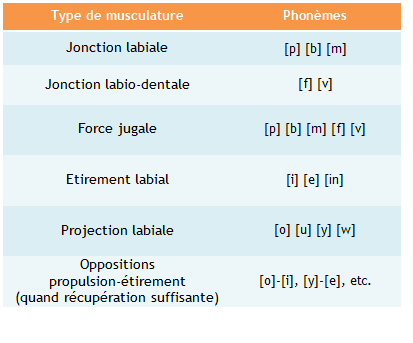
Lorsque les phonèmes déclenchent des syncinésies, Lambert-Prou utilise la technique de l’ERASM (technique pour le contrôle de la tension dans le bégaiement) dans un premier temps peut aider à limiter l’excès de tonus. On cherchera alors à ne pas appuyer mais à glisser légèrement sur les plosives. Le retour à la production normale se fera progressivement.
Le travail articulatoire reste classique, avec la répétition de phonèmes, syllabes, mots, phrases, textes ciblant les phonèmes impactés. Nokin et Blanchard (1983) suggèrent de focaliser l’attention du patient sur le résultat (le son à produire) plutôt que sur le mouvement articulatoire lui-même.
Déglutition
Pour rappel, le patient atteint de PFP peut présenter des difficultés de :
- Préhension labiale
- Continence labiale : bavage, fuite des aliments
- Mastication : hypotonie jugale, morsures (lèvres, langue, joues)
- Stagnations des aliments et sécrétions (joue, intérieur des lèvres)
En cas de défaut sensoriel, le goût et l’odorat peuvent être stimulés par un travail de reconnaissance en jouant sur les saveurs, les textures, les températures (loto des odeurs, goûter les yeux bandés,…).
On évitera toutefois les goûts trop forts qui déclenchent une attitude réactionnelle trop tonique et donc pourvoyeuse de syncinésies.
L’orthophoniste peut proposer des stimulations sensorielles en passant sur le visage du patient des objets provoquant des sensations particulières (doux/rugueux, plat/pointu,…).
Les fibres musculaires sont sensibles à certaines conditions, il est donc recommandé d’éviter l’exposition au froid (qui accentue la contractilité des muscles) et de limiter les expériences de stress et de fatigue.
La rééducation consiste ensuite à renforcer la force et le tonus musculaires grâce à des praxies ciblées sur les muscles impliqués dans le défaut de déglutition.
Les gestes sont réalisés en douceur pour prévenir le risque de syncinésies au niveau de l’œil ou de syndrome des larmes du crocodile qui se déclenche lors de la stimulation gustative. Le haut du visage doit donc rester détendu (garder les yeux ouverts, ne pas remonter le front).

– Pendant la mastication, garder les yeux ouverts et regarder devant soi pour inhiber une syncinésie de fermeture palpébrale.
– Privilégier les petites bouchées qui sont plus faciles à contrôler et moins susceptibles de s’échapper par les lèvres.
– Boire régulièrement en cas de sécheresse buccale afin d’hydrater la bouche et en cas d’hypersalivation afin d’éviter les stases.
– Se brosser les dents après chaque repas pour déloger les morceaux stagnants en s’attardant dans les joues, sous la langue et derrière les lèvres. Vérifier également avec le doigt.
Outils :
- Verres à rebords fins et/ou échancrés pour faciliter la préhension labiale
Eviter les textures :
- Sèches qui s’éparpillent ou qui collent aux joues comme les biscottes. On pensera à bien humidifier en buvant pour les évacuer plus facilement.
- Difficiles à mâcher comme la viande dure car forcer majore le risque de spasticité sur les paupières principalement.
Respiration nasale
L’élargissement des narines peut être travaillé grâce à des praxies ciblées. La mobilisation des muscles du nez doit se faire lorsque le visage a récupéré suffisamment de mobilité car ils mobilisent plusieurs zones à la fois (donc risque de syncinésies).
Exemples de consignes :
- Souffler fort par le nez (faire le taureau)
- Essayer d’éteindre une bougie
- Faire bouger un objet léger uniquement par le souffle nasal,…
Sécrétions salivaires
En cas d’hyposialorrhée, l’orthophoniste peut travailler si nécessaire sur les sécrétions salivaires en utilisant des produits acides (citron, bonbon piquant) ou des boîtes odorantes.
En cas de sécheresse buccale, on peut utiliser des boissons gazeuses, des bonbons acides et des gargarismes. La langue, la joue et le sillon gingivo-jugal peuvent être stimulées avec une brosse à dent.
En cas d’hypersialorrhée, des traitements médicamenteux peuvent limiter les sécrétions salivaires.
Quelques conseils pour les incontinences salivaires :
- Garder en tête d’avaler sa salive fréquemment pour éviter les stases en se donnant un rappel mental.
- Eviter le plus possible les situations où la tête reste baissée car la fuite salivaire est majorée dans cette position.
- Garder un mouchoir sur soi en toute occasion.
SOURCES
- Coulson, SE., O’dwyer NJ., Adams, RD., Croxon, GR. (2004). Expression of emotion and quality of life after facial nerve paralysis. Otology and Neurotlogy, 25(6), 1014-1019.
- Gatignol, P., Lannadère, E., Bernat, I., Tankéré, F., Lamas, G. (2011). Bénéfices de la rééducation d’une paralysie faciale périphérique. Revue Médicale Suisse 311(35), 1908–1913.
- Gatignol, P., Lamas, G. (2004). Paralysies faciales (p.31-42). Paris, France : Solal.
- Guenzati, M., Pichon, L. (2015). Normalisation d’une échelle du sourire chez 120 sujets sains pour l’évaluation des paralysies faciales (Mémoire pour le Certificat de Capacité d’Orthophonie). Université de Paris.
- Lambert-Prou, MP. (2013). Manuel Orthophonique d’aNAlyse de la paraLYSIe FACIALe périphérique. Document inédit.
- Lambert-Prou, MP. (2016). UE 5.4.3 : Prise en charge orthophonique des paralysies faciales périphériques, opérées ou non. Département d’orthophonie, UFR Médecine de Caen.
- Lannadère, E. Gatignol, P. (2011). Prise en charge des paralysies faciales périphériques. Les entretiens de Bichat 2011, 79-93.
- Lannadère, E., Gatignol, P., Picard, D. (2016). Principes de rééducation d’une paralysie faciale périphérique. Les monographies Amplifon, 60 (Réhabilitation de la face paralysée), 89-114.
- Lebrun, L., (2012). La paralysie faciale périphérique et sa prise en charge orthophonique en libéral : élaboration d’un livret présentant les techniques d’évaluation et de rééducation propres à la pathologie. (Mémoire pour l’obtention du certificat de capacité d’orthophoniste), Université de Nantes.
- Martin, F., Couture, G., Eyoum, I. (1997). Les fonctions de la face. Isbergues, France : Ortho éditions.
- Nokin, V. et Blanchard, F. (1983). Eléments sur l’élaboration d’un bilan pour malades atteints de paralysie faciale unilatérale (Mémoire pour le Certificat de Capacité d’Orthophonie). Université de Montpellier.
- Op de Beek, P. (1995). Les paralysies faciales périphériques Aspects théoriques et pratiques. Glossa n°43, 14-25.
- Picard, D., Lannadère, E., Tankéré, F., Lamas, G., Gatignol, P. (2018). Contagion émotionnelle et paralysie faciale périphérique. Revue Neurologique, 174, S182.
- Sarrazin, F., Lafoucrière, A., Lannadère, E., Robert, M., Tankéré, F., Lamas, G., Gatignol, P. (2014). Evaluation des pratiques professionnelles : le cas des prises en charge de paralysies faciales périphériques. Glossa n°115, 59-80.
- Vautrin, J. (2013). Elaboration d’une plaquette à l’attention des orthophonistes pour une information concernant les paralysies faciales périphériques (Mémoire pour le Certificat de Capacité d’Orthophonie). Université de Poitiers.

Leave A Comment
You must be logged in to post a comment.